歯科治療では、むし歯の広がり、歯の根の状態、歯周病による骨の変化、親知らずの位置などを正確に把握するためにX線撮影(レントゲン)が役立ちます。一方で「放射線が心配」「何回も撮って大丈夫?」という不安の声があるのも事実です。結論から言うと、歯科のX線撮影は“必要性があると判断した場合に、必要最小限で行う”ことで、被ばくは非常に少なく、得られる診断メリットが大きい検査です。
まず知っておきたい:私たちは普段から放射線を受けています
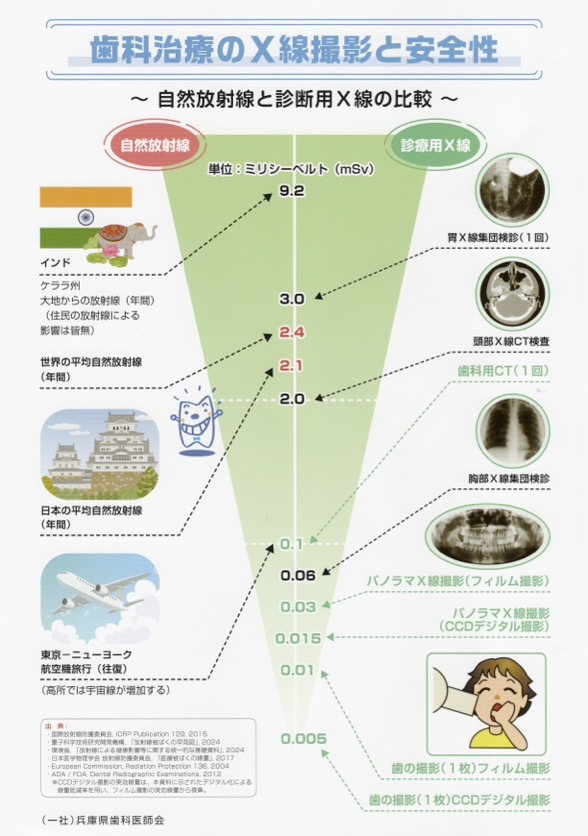
放射線というと特別なものに感じますが、実は自然界にも放射線があり、私たちは日常的に「自然放射線」を受けています。世界の平均自然放射線は年間2.4mSv、日本の平均は年間2.1mSvとされています。また地域によっては、年間3.0mSv(インド・ケララ州)や9.2mSv(イラン・ラムサール)といった高い自然放射線環境でも、住民への影響が問題になっていないと報告されています。
歯科の被ばく量は「日常の範囲」と比べても小さい
歯科X線の目安として、歯の撮影(1枚)は約0.01mSv(フィルム)/約0.005mSv(CCDデジタル)、パノラマ(お口全体の撮影)は約0.015mSv(フィルム)/約0.01mSv(CCDデジタル)、歯科用CT(1回)は約0.06mSvとされています。参考として、東京―ニューヨーク往復の航空機旅行は約0.1mSvとされ、歯科用CT1回はそれより小さいレベルです。つまり歯科の撮影は、日常生活で受ける放射線量の“範囲内”で、しかも診断に直結する価値が高い検査だと言えます。
「安全」のカギは、①正当化 と ②最適化(ALARA)
歯科では放射線防護の基本として、①正当化(撮影で得られる診断メリットが、被ばくリスクを上回ると判断できるときだけ行う)、②最適化(被ばくはできるだけ低く、ALARA:As Low As Reasonably Achievable の考え方で、それでいて診断に十分な画質を確保する)を徹底します。必要のない「念のため撮影」を避け、目的に応じて撮影範囲や回数を調整します。
三代歯科での取り組み(例)
- デジタル撮影の活用(少ない線量で鮮明に)
- 撮影回数は必要最小限(同じ部位の無駄な撮り直しを避ける)
- お子さまは体格に合わせて条件を最適化
- 必要に応じて防護具(エプロン等)を使用し、安心して受けられる環境づくり